Vitamin D – widersprüchliche Forschungsergebnisse?
Kaum ein Vitamin wurde so intensiv erforscht wie Vitamin D – trotzdem herrscht aufgrund der sehr zwiespältigen Berichterstattung große Unsicherheit darüber, wie und in welchem Maße Vitamin D wirksam ist. Euphorische Erfolgsmeldungen wechseln in den Medien mit negativen Beiträgen, die Vitamin D für völlig wirkungslos erklären. Dies führt zu einer großen Verunsicherung darüber, welchen Berichten man nun Glauben schenken kann.
Dieser Artikel soll über einige Probleme der aktuellen Vitamin-D-Forschung aufklären und den Leser in die Lage versetzen, Vitamin-D-Studien zukünftig selbst auf ihre Qualität und Aussagekraft hin zu untersuchen.
Das Problem der Grundannahme: Vitamin D ist ein Nährstoff, kein Medikament
Das grundlegende Problem vieler Vitamin-D-Studien beginnt schon bei den Grundannahmen. Fast alle Mediziner werden heute pharmakologisch ausgebildet und gestalten ihre Studien mit einer entsprechenden Ausrichtung. Auch die Richtlinien für klinische Studien sind sämtlich auf Medikamente abgestellt.
Vitamin D ist aber kein Medikament, sondern ein Nährstoff und Nährstoff-Studien stellen völlig andere Bedingungen an ihre Gestaltung, als Medikamenten-Studien.
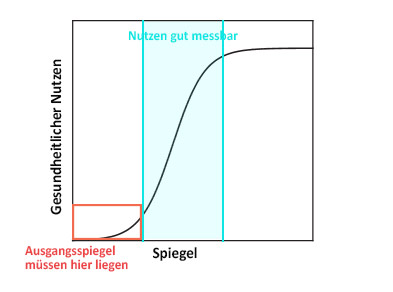
Bei einem Nährstoff gibt es einen Nährstoff-Spiegel, der nötig ist, um die Gesundheit zu erhalten und eine optimale Funktion des Organismus zu gewährleisten. Dies ist bei einem Medikament nicht der Fall: Es gibt beispielsweise keinen Normalspiegel Aspirin, den es zu optimieren gälte.
Bei Studien an Medikamenten wird meist gemessen, wie viel eines Medikamentes nötig ist, um einen bestimmten Effekt zu erzielen. Dies ist möglich, weil alle Patienten den gleichen Grundspiegel dieses Medikamentes aufweisen – nämlich null – wodurch eine relativ lineare Wirkung vorliegt.
Der Spiegel ist entscheidend, nicht die Dosis
Bei einem Nährstoff ist dies nicht der Fall, da es – besonders in kurzen Studien – aufgrund der sehr verschiedenen Ausgangsspiegel keinen linearen Zusammenhang zwischen der Dosis und dem Vitamin-D-Spiegel gibt.
Zum Einen variiert der Vitamin-D-Spiegel in der Bevölkerung extrem – auch saisonal – und zum Anderen ist die Dosis-Wirkungs-Kurve recht individuell: Bei der gleichen Dosis können zwei Menschen so – je nach Ausgangsspiegel und Vitamin-D-Verwertung – völlig unterschiedliche Vitamin-D-Spiegel erreichen. Erstaunlicherweise berücksichtigen viele Studien dies nicht, teilweise werden nicht einmal die Ausgangsspiegel gemessen.
Dies ist fatal, weil die aktuelle Forschung so nach einem Zusammenhang zwischen Dosis und Wirkung sucht, während der Zusammenhang eigentlich nur zwischen Spiegel und Wirkung besteht.
Studienteilnehmer müssen Vitamin-D-Mangel aufweisen
Die Fragestellung ist dadurch anders als bei einem Medikament: Sie lautet nicht ‚Hat eine bestimmte Menge des Medikaments einen bestimmten Effekt‘ sondern „Hat eine Korrektur des Vitamin-D-Spiegels einen bestimmten Effekt‘.
Entscheidend ist also immer der Nährstoff-Spiegel, nicht die Dosierung. Folglich kann die Wirksamkeit eines Nährstoffes nur dann bewertet werden, wenn alle Probanden zu Beginn der Studie niedrige Werte aufweisen, die durch die Studie dann korrigiert werden.
Dies bereitet ein großen Problem in sogenannten Placebo-kontrollierten Doppelblindstudien (RCTs), die den Standard der Medikamenten-Forschung darstellen, da keine vernünftige Kontrollgruppe existiert. Bei Medikamenten-Studien erhält eine Gruppe den Wirkstoff, die Kontrollgruppe einen wirklosen Placebo. Dies ist bei Nährstoffen nicht möglich, da der Nährstoffspiegel in den Kontrollgruppen niemals null ist.
Solche Studien machen daher nur Sinn, wenn der Nährstoffspiegel in beiden Versuchsgruppen zumindest stark im Mangelbereich liegt. Auch dies wird meist nicht beachtet und zum Teil haben die Teilnehmer der Kontrollgruppen sogar höhere Spiegel als die in der Versuchsgruppe, was dem Konzept der Placebo-kontrollierten Doppelblindstudien direkt widerspricht. Im Falle von Vitamin D stellt sich so die besondere Situation, dass viele Einzelfallstudien und Observationsstudien aussagekräftiger sind als RCTs, die sonst als Goldstandard der Forschung gelten.
Darauf ist zu achten: Der Vitamin-D-Spiegel zu Beginn der Studie muss gemessen werden und nur Probanden mit niedrigen Spiegeln dürfen Teil der Versuchsgruppe und der Kontrollgruppe sein.
Beispiel: Präventionsstudien
Auch in Präventionsstudien besteht dieses Problem. Hier wird untersucht, ob die Gabe einer bestimmten Dosis Vitamin D – zum Beispiel 4000 IE – das Risiko bestimmter Krankheiten senkt.
Besteht die Gruppe von Probanden aus Menschen mit zu Beginn niedrigen Vitamin-D-Spiegeln, so wird eine Supplementation mit Vitamin D hier vermutlich gute Ergebnisse bringen, da der Mangel behoben und der gesunde Grundspiegel erreicht wird. Besteht die Gruppe jedoch aus Menschen mit mittleren und hohen Vitamin-D-Spiegeln, so wird die Studie wahrscheinlich keine Wirkung von Vitamin D feststellen können – denn die Probanden hatten ja bereits vor der Studie gute Vitamin D Spiegel und 4000 weitere IE am Tag bringen hier keinen zusätzlichen Nutzen. Ist der Nährstoff-Status schon zu Beginn der Studie sehr hoch kann es sogar zu Überdosierungen kommen und Vitamin D hier negative Ergebnisse erbringen.
Ohne eine Messung der Grundspiegel sind die Ergebnisse von Vitamin-D-Studien daher nicht interpretierbar.
Das Problem der richtigen Dosierung in Vitamin-D-Studien
Ziel einer Studie muss immer eine Korrektur des Vitamin-D-Spiegels sein – die hierfür nötige Dosis kann von Versuchsperson zu Versuchsperson variieren. Die Dosis muss dabei so hoch gewählt werden, dass eine tatsächliche Veränderung des Vitamin-D-Status messbar ist.
Eine zu geringe Dosierung von Vitamin D ist erstaunlicherweise immer noch in vielen Studien üblich. Schuld daran sind wohl auch die seit Jahren überholten offiziellen Empfehlungen zu Vitamin D: Dosen innerhalb der offiziellen Empfehlungen reichen nachweislich nicht aus, um den Vitamin-D-Spiegel ausreichend zu erhöhen. Dieser Fakt ist seit Langem das Zentrum einer großen wissenschaftlichen Kontroverse in den USA. (1)
Da viele Studien den End-Spiegel nicht messen, oder viel zu geringe Vitamin-D-Spiegel anstreben, um einen gesundheitlichen Nutzen zu erzielen, sind sie damit eigentlich ohne Aussage: Bei diesen Dosierungen ist auch keine Wirkung zu erwarten.
Studien, die mit 400, 800 oder 1000 IE Vitamin D arbeiten, sind generell kritisch zu hinterfragen, da sich mit diesen Dosierung ein Vitamin-D-Mangel in den meisten Fällen nicht beheben lässt. Die Qualität einer Studie lässt sich zudem nur dann sinnvoll erkennen, wenn für alle einzelnen Probanden die Veränderung des Vitamin-D-Spiegels im Laufe der Studie dokumentiert ist. Statistische Mittelwerte sind in diesem Kontext kaum brauchbar und ohne jede Aussagekraft.
Darauf ist zu achten: Die Dosierung muss hoch genug sein, um eine tatsächliche Veränderung des Nährstoff-Status herbeizuführen. Diese Veränderung muss individuell gemessen und dokumentiert werden.
Analyse: Spiegel vs. Dosierung
Selbst wo die Ausgangsspiegel gemessen werden, wird die Studie oftmals nicht anhand des Endspiegels ausgewertet, sondern – ganz in der pharmakologischen Denkweise – nach Dosierungsgruppe. Dies macht für Nährstoffe jedoch nur dann Sinn, wenn das Ziel der Studie die Dosierungsfindung ist.
Während man in einer Medikamenten-Studie Versuchsgruppen mit unterschiedlichen Dosierungen mit einer Kontroll- oder Placebogruppe vergleichen kann, ist dies – wie oben beschrieben – bei einem Nährstoff nicht der Fall. Hier können nur ausreichende mit mangelnden Spiegeln verglichen werden. Die Dosierung ist dabei zweitrangig.
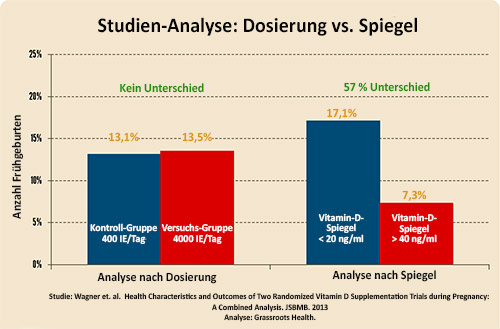
Welchen Unterschied dies in der Analyse der gewonnenen Daten macht, lässt sich an einer Beispiel-Studie erläutern, welche die Wirkung verschiedener Dosen Vitamin D auf die Häufigkeit vorzeitiger Geburten untersuchte.
Analysiert man diese Studie nach Dosierungsgruppe, so zeigt sich keinerlei Effekt von Vitamin D. Analysiert man sie jedoch nach dem durch die Dosierung erreichten Vitamin-D-Spiegel, zeigt Vitamin D einen großen Effekt.
Irreführende Studienergebnisse
Auch die Formulierung der Studienergebnisse können irreführend sein, wenn sie nicht auf den Spiegel bezogen sind. So könnte das Fazit einer Studie lauten: „Vitamin D hatte keinen Effekt auf die Immunaktivität“, während ein auf den Spiegel bezogenes Ergebnis derselben Studie vielmehr lauten müsste: „Eine Erhöhung des Vitamin-D-Spiegels von 20 ng/ml auf 23 ng/ml hatte keinen Effekt auf die Immunaktivität“. Eine Nuance, die, wie man leicht erkennen kann, einen gewaltigen Unterschied macht.
Darauf ist zu achten: Die Hypothese und das Ergebnis der Studie muss sich klar auf eine Veränderung des Nährstoffspiegels, nicht auf die Dosierung beziehen.
Warum die Art der Dosierung wichtig ist
Um zu vermeiden, dass Versuchspersonen die Vitamin-D-Einnahme vergessen – was die Studienergebnisse verfälschen würde – sind einige Studien dazu übergegangen, sehr hohen Bolus-Dosen zu verwenden, welche das gesamte Vitamin D für eine oder mehrere Wochen in einer einzigen Mega-Dosis verabreichen.
Heute weiß man, dass diese Form der Vitamin-D-Dosierung zwar wirksam für die Knochengesundheit ist, jedoch nachteilig für alle anderen Funktionen von Vitamin D. Studien mit Bolus-Dosen Vitamin D sind somit generell nicht geeignet für Studien, welche andere Gesundheitsaspekte als die Knochengesundheit untersuchen.
Das Problem der mangelnden Versorgung mit Ko-Faktoren
Auch ganz im Gegensatz zu Studien an Medikamenten, hat man es bei Nährstoffen nicht mit einem isolierten Wirkstoff zu tun, sondern immer mit einer systemischen Wirkung: Kein Nährstoff wirkt allein, sondern ist immer abhängig vom Vorhandensein weiterer Kofaktoren.
Letztlich hängen auf diese Weise alle Nährstoffe miteinander zusammen, aber selbst bei Ausblendung dieser Komplexität, ist es nötig, zumindest die direkten Wirkpartner eines Wirkstoffes mit zu berücksichtigen.
Im Falle von Vitamin D sind dies Calcium, Vitamin K2 und Magnesium.
Bei einer zu geringen Calcium-Zufuhr, kann Vitamin D keine positive Wirkung auf die Calcium-Versorgung oder Knochengesundheit haben.
Bei einem Mangel an Vitamin K2 sind ebenfalls keine positiven Auswirkungen des Vitamin D auf die Knochengesundheit zu erwarten – dass durch Vitamin D aufgenommene Calcium kann hier nicht verwertet werden und erreicht die Knochen gar nicht. Vitamin D kann hier sogar gesundheitliche Schäden durch Verkalkungen in Gefäßen verursachen.
Bei einem starken Magnesium-Mangel ist die Wirksamkeit von Vitamin D generell eingeschränkt, da es ohne das Mineral nicht in die aktiven Formen umgewandelt werden kann. Hochdosiertes Vitamin D kann einen Magnesium-Mangel verschlimmern, was gesundheitlich nachteilige Folgen hätte.
Diese Zusammenhänge wurden bisher von beinahe keiner einzigen Studie beachtet und zeigen sich möglicherweise mitverantwortlich für eine Großzahl der zum Teil widersprüchlichen Studienergebnisse. Trotz der hohen Anforderungen, die dies an das Studiendesign stellt, sind verlässliche Ergebnisse erst dann zu erwarten, wenn diese Zusammenhänge nicht länger ausgeblendet werden. Nährstoffe können nicht, wie Medikamente, als isolierte chemische Substanzen betrachtet werden, sondern nur im Kontext mit ihrem Wirkumfeld.
Darauf ist zu achten: Die Versorgung mit Kofaktoren in allen Versuchsgruppen muss optimiert werden, um sicherzustellen, dass der zu untersuchende Nährstoff der einzig limitierende Faktor für die untersuchte Wirkung ist.
Die 5 Regeln nach Heaney
Dr. Heaney, einer der weltweit führenden Vitamin-D-Experten, hat diese Punkte in fünf Regeln zusammengefasst, die eine gute Nährstoff-Studie ausmachen: (2)
Der Ausgangsspiegel muss gemessen und als Einschlusskriterium für den Eintritt in die Studie verwendet werden. Er muss im Bericht der Studie aufgeführt werden.
Die Intervention (das heißt, die Veränderung der Nährstoffexposition oder -aufnahme) muss groß genug sein, um den Nährstoffstatus tatsächlich zu ändern und er muss durch geeignete Analysen quantifiziert werden.
Die Veränderung des Nährstoffstatus der Studienteilnehmer muss gemessen und im Bericht der Studie aufgezeichnet werden.
Die zu testende Hypothese muss lauten, dass eine Änderung des Nährstoffstatus (nicht nur eine Änderung der Ernährung oder Nährstoffaufnahme), die untersuchte Wirkung erzeugt.
- Der Kofaktoren-Status muss optimiert werden, um sicherzustellen, dass der zu testende Nährstoff der einzig begrenzende Faktor für das Ergebnis ist.
Das Problem mit den Meta-Analysen
Diese Regeln gelten nicht nur für Einzel-Studien, sondern um so mehr für Reviews und Meta-Analysen. Meta-Analysen sind Studien, welche die Ergebnisse zum Teil hunderter Einzelstudien zusammentragen und statistisch auswerten, um so ein verlässliches Gesamtbild aus einer sehr großen Studiengruppe zu erhalten.
Im Falle von Vitamin D haben sich jedoch gerade diese Meta-Analysen als sehr problematisch herausgestellt. Hier werden zum Teil Studien mit völlig unterschiedlichen Ausgangsspiegeln und Dosierungen verglichen, die sich in der Realität überhaupt nicht vergleichen lassen. Es ist nicht möglich, zwei Studien zu vergleichen, die mit Dosierungen von 200 IE und 1000 IE arbeiten und sie als „durchschnittlich 600 IE“ zusammenzufassen. Die aus diesen verschiedenen Studien gebildeten statistischen Mittelwerte sind dadurch eigentlich ohne Aussagekraft.
Meta-Analysen machen nur Sinn, wenn die darin zusammengefassten Studien sich tatsächlich vergleichen lassen – ein Umstand, der offensichtlich erscheint und dennoch bei fast allen Vitamin-D-Meta-Analysen kaum beachtet wird. Für solche Meta-Analysen schlägt Heaney die folgenden zusätzlichen Regeln vor.
Alle Einzel-Studien, welche für die Review oder Meta-Analyse ausgewählt werden, müssen die 5 Regeln für Nährstoff-Studien erfüllen.
- Alle eingeschlossenen Studien müssen mit den gleichen oder ähnlichen Grundspiegeln beginnen.
Alle eingeschlossenen Studien müssen die gleichen oder sehr ähnliche Dosierungen verwenden.
Alle eingeschlossenen Studien müssen die gleiche chemische Form des Nährstoffs verwenden und, wenn Lebensmittel als Vehikel für den Test-Nährstoff verwendet werden, die gleiche Nahrungs-Matrix einsetzen.
Alle eingeschlossenen Studien müssen einen identischen Status bezüglich der Kofaktoren gewährleisten.
- Alle eingeschlossenen Studien müssen etwa gleich große Laufzeiten in Bezug auf die Exposition gegenüber der veränderten Aufnahme aufweisen.
Vitamin-D-Studien auf dem Prüfstand
Bei der nächsten großen Schlagzeile bezüglich der Vitamin-D-Forschung ist es also angebracht, hinter den Studientext oder die journalistische Aufarbeitung zu blicken und die Studie auf ihre Qualität hin zu prüfen. Dabei helfen die folgenden Fragen:
- Erwähnt die Studie in ihrer Hypothese und ihrem Ergebnis die Veränderung des Vitamin-D-Spiegels (nicht nur die Dosierung)?
- Wurde der Ausgangsspiegel der Probanden gemessen?
- Bestanden die Versuchsgruppe und die Kontrollgruppe aus Menschen mit Vitamin-D-Mangel?
- Wurde die Analyse des Ergebnisses nach dem erreichten Vitamin-D-Spiegel, nicht nach der Dosierungsgruppe gemacht?
- War die Dosierung hoch genug, um einen Mangel zu beheben (> 2000 IE)?
- Wurde mit täglicher Dosierung gearbeitet statt mit fragwürdigen Megadosen?
- Wurde die Studie lange genug durchgeführt?
- Wurden Kofaktoren berücksichtigt?
Je mehr dieser Fragen sich mit ‚ja‘ beantworten lassen, desto besser ist die Qualität der Studie einzuschätzen.
Fazit Vitamin-D-Forschung
Die Erforschung von Nährstoffen im medizinischen Umfeld ist noch eine erstaunlich junge Entwicklung. Auch wenn man glauben könnte, dass eine Formulierung von Grundsätzen wie den oben aufgeführten längst hätte erfolgen sollen, sind diese erst 2013 verfasst worden. Die vielen Unzulänglichkeiten alter, oft zitierter Studien zeigen sich erst durch die in jüngeren Jahren gemachten Erfahrungen. Leider kommen einige Forscher vor diesem Hintergrund zu dem Schluss, dass viele der langjährigen Studien zu Vitamin D „reine Zeitverschwendung“ waren. (3)
Das Verständnis der vielen Mängel aktueller Studien bietet einerseits plausible Erklärungen für die vielen mysteriösen Widersprüche in recht ähnlichen Studien und macht andererseits deutlich, mit welcher Vorsicht griffige Schlagzeilen im Bereich der Nährstoffforschung behandelt werden sollten. Zuletzt bieten die Regeln einen klaren Rahmen für die Gestaltung von zukünftigen Vitamin-D-Studien, die hoffentlich in der Zukunft für verlässliche Ergebnisse sorgen.
Quellen
- Heaney, R. P. and Holick, M. F. (2011), Why the IOM recommendations for vitamin D are deficient. J Bone Miner Res, 26: 455–457. doi: 10.1002/jbmr.328
- Heaney, R. P. (2014), Guidelines for optimizing design and analysis of clinical studies of nutrient effects. Nutrition Reviews, 72: 48–54. doi: 10.1111/nure.12090
- Bruce Hollis, persönliche Kommunikation
Bild: Orb von T. Carter Lizenz: cc-by-nd